一、從健保費用支出&用藥排行榜看出醫藥市場的趨勢變化
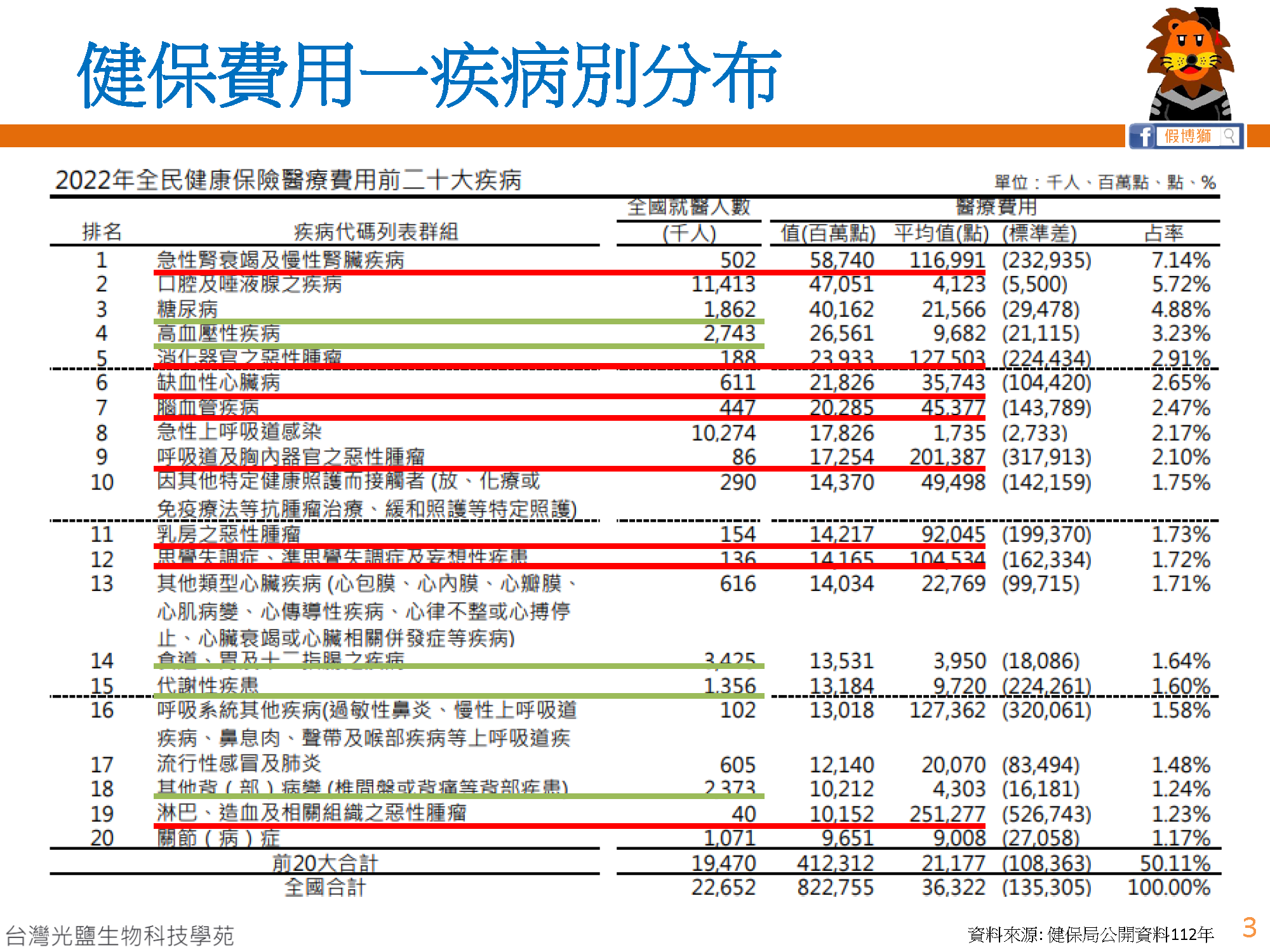
- 根據健保給付費用前十大疾病領域排行,健保資源已逐步集中到治療難度較高或需要先進療法的重症領域,進而影響醫師在處方簽上的選擇意願,這將構成新的市場機會與利基。
- 雖然糖尿病、高血壓等國人常見疾病用藥的平均醫療費用相對而言較低,但機會點在於整體就醫人數是其他重症疾病領域的好幾倍,因此也佔據了不小的健保支出份額。
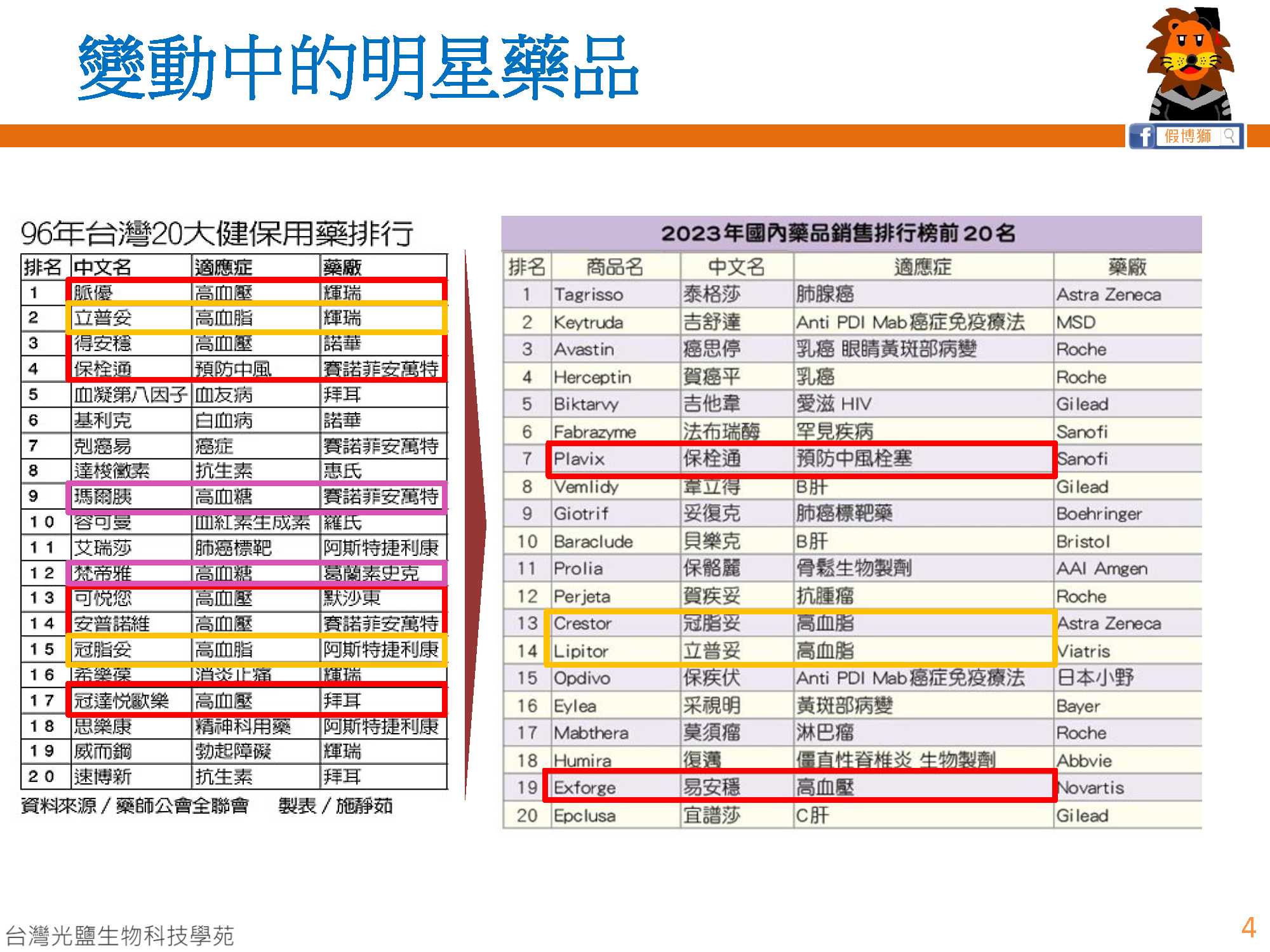
- 對比1996年及2023年台灣暢銷藥品排行榜,不難看出早期的明星藥品是以治療三高疾病為主,轉變到如今則是癌症、腫瘤、標靶治療、罕見疾病為常年霸榜用藥。
二、健保政策運作初期的概況
- 政策面:
✔健保政策支持、健保財務正常,鼓勵病人早期發現早期治療
✔公共衛生政策推展 - 經濟面:
✔大型醫院衝健保點數
✔中大型醫院設立、診所通路的發達 - 科技面:
✔小分子藥物研發成熟,成為主流
✔小分子癌症藥物研發尚在發展
✔分子生物與蛋白質藥物發展中 - 社會面:
✔老年化漸趨嚴重
✔代謝症候群成長中
✔多重就醫習慣
三、近代健保政策變化對醫藥產業的影響
- 部分藥廠因利潤限縮退出台灣市場
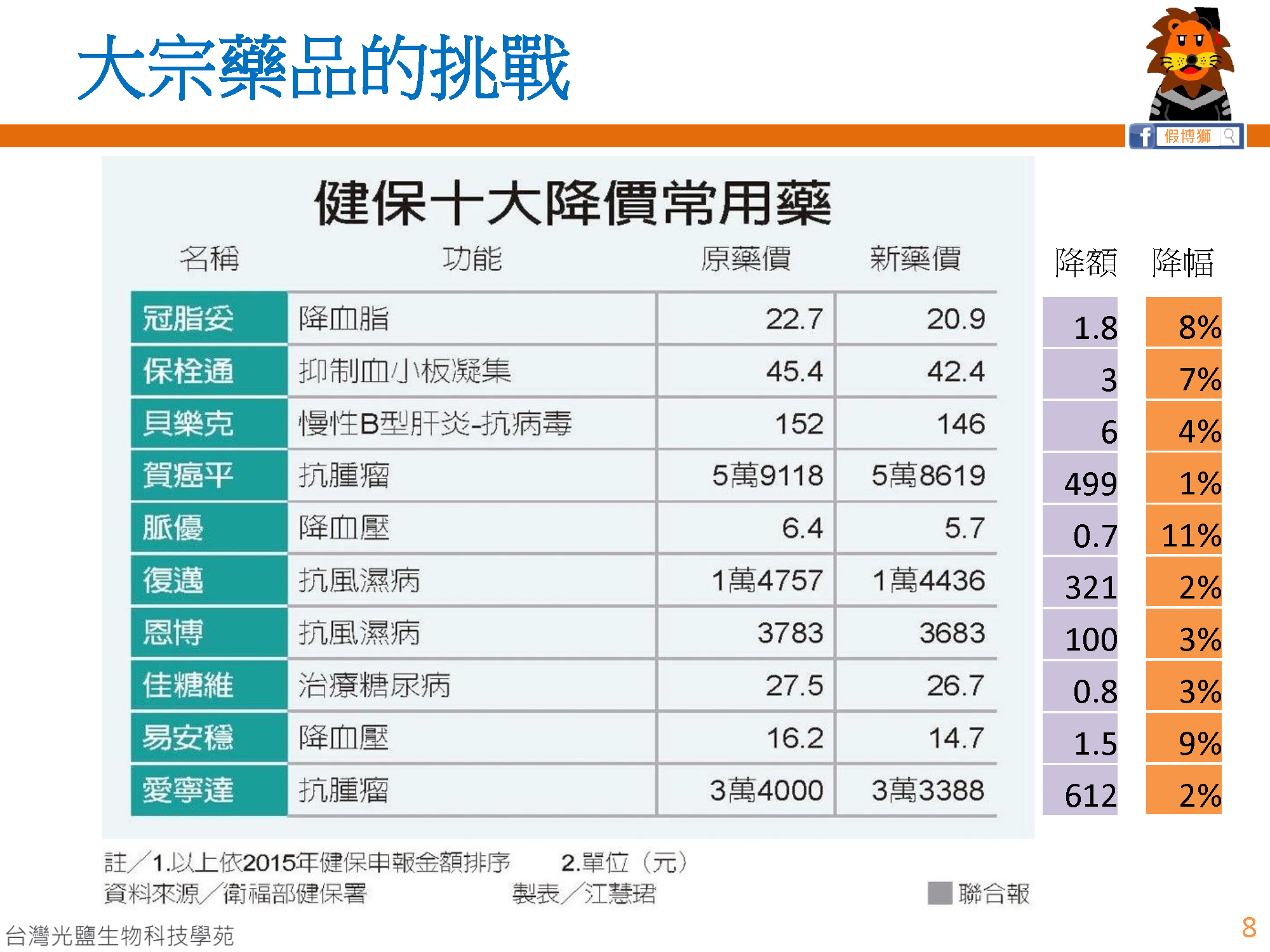
因人口老齡化、藥價差等議題,導致健保醫療費用入不敷出,政府開始尋求調整藥價的可能性。
以2015年二代健保上路後第一波段的藥價調降結果為例,有感的降幅壓縮了藥廠的利潤空間,首當其衝的是開發早期就投入大量資源的原廠藥,面臨藥價被砍而難以回收成本的風險。
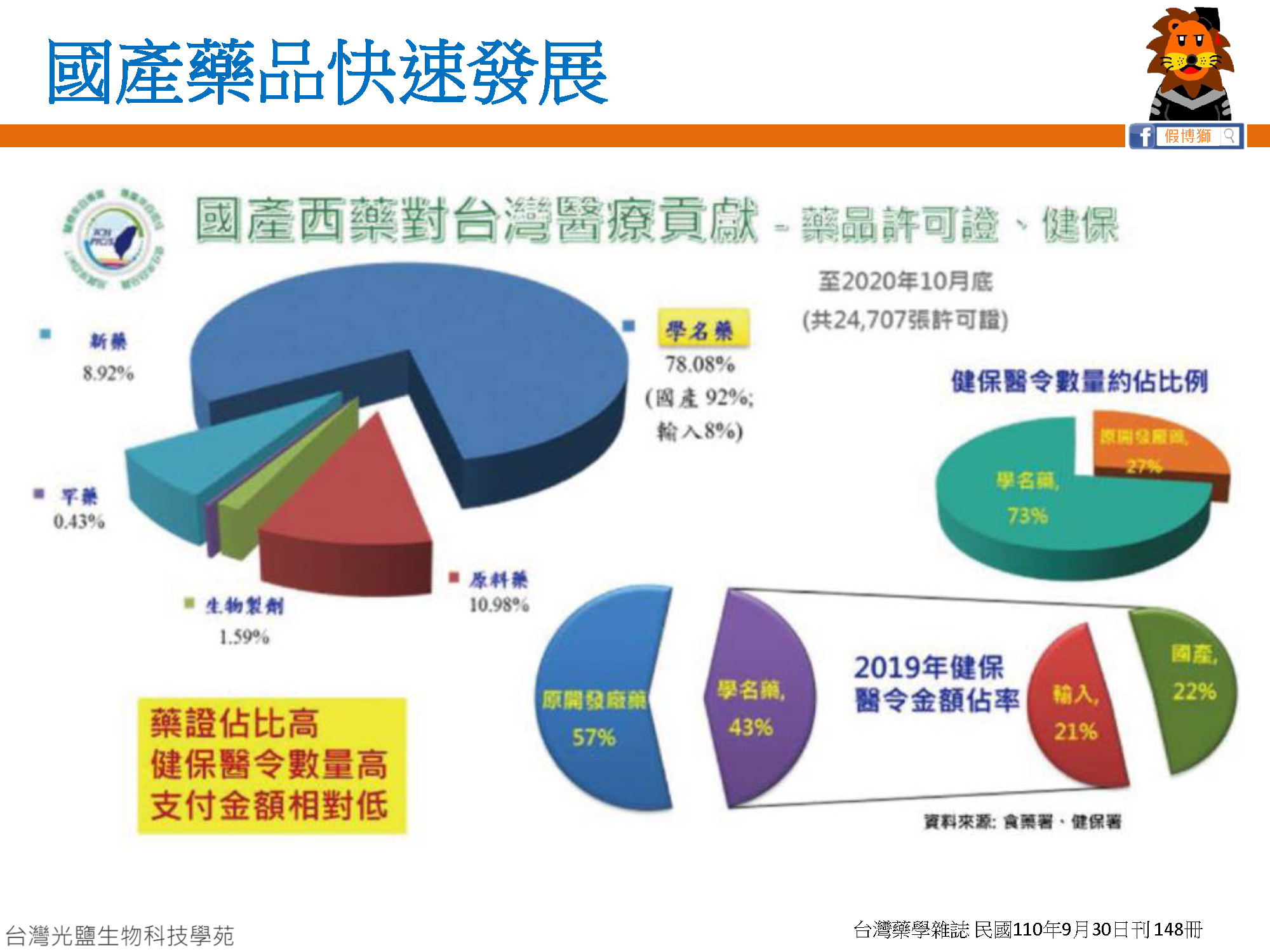
- 醫藥市場趨勢從新藥慢慢轉移到學名藥
在健保政策及藥價的推擠下,學名藥憑藉相對低的開發成本及技術門檻,逐漸成為現今醫藥市場的主流,無論是國產還是輸入都往學名藥趨勢靠攏。
值得關注的是,原廠藥專利過期後發展的學名藥概念,也延伸到大分子生物製劑領域,也就是所謂的生物相似藥,對於健保支出而言更友善,給了罕病或其他難治疾病患者一個希望。

延伸閱讀:
健保調整藥價等於換藥潮? – 衛生福利部中央健康保險署
政府該認真面對藥價差問題 – 藥師週刊電子報第2359期
高齡化對全民健康保險制度之影響 – 社區發展季刊
四、近20年重點醫藥產品的演進
- 在這二十年間的醫藥研發科技演進下,高血壓、高血脂、腸胃道等早期大宗藥品的機轉早已被摸透,因此藥價及治療效果也不會有太大進步,發展逐步走向停滯。
- 糖尿病作為重要的社會健康議題,治療標靶從早期的DDP-4到現在的SGLT2,甚至是前陣子發現的GLP1,都代表著糖尿病藥物的研發仍在持續進行中,依然保有極大的發展空間。
- 肝炎是台灣政府重點關注及首要消除的國人疾病。在政策的大力支持下,研發進展中以往的針劑侵入性治療演變成口服,大大降低了治療難度。
- 藥物研發技術趨勢從傳統的小分子化學合成藥推展到現代的大分子蛋白藥,生物製劑的誕生讓早期沒辦法被控制及治療的免疫性疾病問題獲得解決。
- 台灣再生醫療雙法的通過,代表癌症腫瘤的治療方式從早期的標靶治療、近代的免疫療法,進階成細胞與基因療法,未來更有望使用異體細胞進行治療。













